Лечебное питание при заболеваниях почек и его особенности
Содержание:
- Что можно есть при гломерулонефрите?
- Принципы диетического питания при острой и хронической стадиях
- Особенности диетических столов
- Что такое гломерулонефрит
- Особенности диеты при хроническом гломерулонефрите
- Полезное видео о диете при гломерулонефрите
- Ассортимент блюд при гломерулонефрите
- Особенности рациона для больных в острой и хронической стадиях
- Описание диеты №7
- Примерное меню на неделю
- Диетические щи
- Цели диеты № 7А:
- Лечение гломерулонефрита
- Что можно, а что нельзя при гломерулонефрите
- Заключение
Что можно есть при гломерулонефрите?
Индивидуальный состав меню подбирается исключительно врачом-специалистом. В зависимости от стадии болезни, факторов риска, особенностей ее протекания и личных предпочтений больного, в меню могут быть добавлены следующие продукты:
бессолевой хлеб и мучные изделия с малым количеством дрожжей; больничные галеты; пресные блины и оладьи; овощные бульоны и супы; нежирные сорта мяса и птицы, приготовленные на пару; отварная рыба с пониженным содержанием жиров; молочные продукты, но в очень малом количестве; любые крупы; картофель; сухофрукты; варенье и джемы с малым содержанием сахара; травяные чаи.
Заправлять блюда любыми пряностями запрещено, но во время улучшения состояния можно добавлять немного свежих трав, внимательно следя за тем, как будет больной себя чувствовать после употребления в пищу таких продуктов.
Каждый из разрешенных пунктов меню добавляется постепенно, по одному. Если было замечено ухудшение, то добавленный ранее продукт немедленно снова исключается из пищи.
Принципы диетического питания при острой и хронической стадиях
Вся система питания при данном заболевании нацелена на соблюдение общих рекомендаций и ограничений по употреблению ряда продуктов питания. По стадиям заболевания диета № 7 может быть назначена при острой фазе гломерулонефрита, а стол (диета) № 76 при лечении и профилактике хронической формы заболевания у детей и взрослых.
Итак, рассмотрим все по — порядку:
- Диета № 7 имеет достаточно строгие ограничения, несоблюдение которых приводит к обострению течения заболевания гломеунефритом. Среди разрешенных продуктов можно отметить хлеб, нежирные сорта мяса (в том числе мяса птицы), основные виды овощей, а также мучные изделия и сахар в ограниченном количестве (не более 100 гр в неделю).
- По диете № 7 во время острой фазы течения заболевания можно порекомендовать употребление сочных и несладких фруктов, которые обладают ярко выраженным диуретическим действием.
- Диета № 76 при хронической форме течения заболевания гломеунефритом имеет более щадящую схему питания. Помимо продуктов, разрешенных по диете № 7, имеется возможность употреблять пищу, содержащую белок.
- кисломолочные и молочные продукты (в том числе творог и сыры), каши (рис), яйца (не более 2 штук в неделю) и макароны (в ограниченном количестве);
- чай и кофе, свежие овощные и фруктовые соки;
- нежирные бульоны, овощные и мясные супы;
- сырые и сваренные овощи и фрукты, зелень;
- морсы, компоты и кисели (кроме брикетированных и консервированных);
- выпечка с минимальным количеством сахара.
Диета при остром гломерулонефрите должна начинаться с первого дня прогрессирования негативного процесса, и ее применение ставит перед собой следующие задачи:
- разгрузку белкового обмена;
- увеличение количества выводимой из организма жидкости;
- снижение энергетической ценности рациона;
- потенцирование процесса кровообращения;
- исключение из потребления продуктов, раздражающих почки;
- обогащение пищи витаминами.
Такой лечебный рацион рассчитан на недельный срок, и направлен на устранение почечной недостаточности, для чего и вводится исключительно щадящий режим питания. Первые три дня рекомендована безнатриевая и сахарно-фруктовая диета, которую проводят при отсутствии противопоказаний.
Из разрешённых продуктов:
- мякоть арбуза;
- кефир;
- яблоки;
- отварной картофель в мундире.
Далее, вводится бессолевая молочно-растительная диета, при которой можно:
- яйцо (белок);
- творог;
- молоко;
- нежирную рыбу отваренную, или приготовленную на пару.

Арбузы, тыква, картофель, морковь, свекла, помидоры рекомендованы для снижения потребления натрия, и введения в организм необходимых витаминов и минералов. К картошке рекомендуется добавлять только небольшое количество нерафинированного растительного масла, и категорически нельзя соль, животные жиры, солености, копчености, консервированные и жирные продукты.
Рекомендуются:
- однодневные фруктовые и овощные монодиеты с употреблением огурцов, или арбуза, обладающих выраженным диуретическим действием;
- кисломолочные продукты;
- небольшое количество нежирного отварного мяса и хлеба;
- крайне ограниченное употребление сахара и мучных изделий.
При наступившем облегчении для определения списка, что можно, лучше посоветоваться с врачом, который даст соответствующие рекомендации после изучения результатов анализов.
Диетический стол больного должен содержать определенное количество белков, жиров и углеводов, с непременным употреблением витаминов.
Меню должно быть питательным и разнообразным, к полезным продуктам относят:
- изюм;
- курагу;
- нежирное мясо;
- постную рыбу;
- вегетарианские супы из разрешенных овощей.
- в определенных количествах разрешаются каши на воде, сладости, хлеб.
Можно пить некрепкий чай, но лучше заменить его напитками из полезных компонентов растительного происхождения (фиточаями с шиповником, фруктами, богатыми витамином С).
В хроническом течении гломерулонефрита полезно проводить разгрузочные дни:
- рисовые;
- сахарные;
- и даже компотные.
Ни в коем случае не употреблять:
- копчености;
- соленья;
- пряности;
- крепкие, наваристые бульоны.
Пища в обязательном порядке отваривается или готовится на пару, но не жарится. Питаться нужно дробно, небольшими количествами, не менее 5 раз в день, не допуская больших перерывов между потреблением питательных веществ.
Особенности диетических столов
Некая вариативность диет для группы урологических заболеваний позволяет их менять в зависимости от состояния пациента.

Диетическое питание – залог успешного лечения
В тяжелой и средней форме острого гломерулонефрита назначают диету №7А, а после уменьшения выраженности симптоматики переходят на стол №7Б. Далее при значительном улучшении состояния можно есть продукты основной диеты номер 7. Если форма острого гломерулонефрита легкая, то можно сразу назначить питание по диете №7Б.
Хроническая форма заболевания требует соблюдения диетического питания по столу №7Б. Но при развитии почечной недостаточности питание при гломерулонефрите ужесточается и назначается диета7А.
| Продукты | Диета №7 | № 7А | № 7Б | |||
| Да | Нет | Да | Нет | Да | Нет | |
| Хлебобулочные изделия | Выпечка без соли | С использованием соли, заменителей соли, с добавлением соды как разрыхлителя | Соответствует №7 | |||
| Мясо | Диетические виды куриная грудка, индейка, белое мясо, нежирная телятина. Кулинарная обработка максимальная отварное мясо затем запекают, слегка поджаривают, тушат | Красное мясо, жирные виды, субпродукты, изделия из них сосиски, колбасы. Сильно зажаренная пища | Исключается | Общее с №7, продукты предварительно отваривают. Разрешено до 50 г в день | Другие варианты употребления. | |
| Рыбные продукты | Рыба с белым мясом. Можно отваривать, запекать, тушить с овощами | Жирные сорта. Рыбу пряного посола, маринованную, копченую, консервированную и рыбные полуфабрикаты | Исключается | Можно употребить 50-60 г отваренной рыбы за день, другие источники белка в этот день исключить | Другие варианты употребления | |
| Яйца | В виде омлета или всмятку. Не больше двух яиц в день, уменьшая также количество других белковых продуктов | Другие способы приготовления | Яичный желток | Белок | Белковый омлет только из 1 яйца, чтобы не превышать общую дневную норму по белку | Другие варианты употребления. |
| Молокопродукты | Все, кроме запрещенных | Сыры | Молоко, кисломолочные продукты ограничено | Творог и другие сыры | 120 г творога/ 0,2 л молока, кефира в день. Больше белковых продуктов не употреблять | Сыры |
| Жиры | Сливочное и растительное масла | Свиной смалец, бараний жир, маргарин, спреды | Соответствует №7 | |||
| Крупы и макароны | Любые виды круп, макаронных изделий | Зернобобовые культуры (горошек, фасоль, соя, нут, чечевица) | Соответствует №7 | |||
| Овощи | Преимущественно все крахмалистые овощи. Лук можно вываренный. Из трав петрушку, укроп | Нельзя грибы, овощи, соления, квашеную капусту, щавель и шпинат овощи, с высоким содержанием органических кислот | Соответствует №7 | |||
| Супы | Овощные бульоны, заправленные крупой супы, вегетарианский борщ | Мясной, рыбный или грибной бульон | Соответствует №7 | |||
| Десерты | Свежие, запеченные, сушеные, сваренные фрукты или ягоды, блюда из них кисель, желе, варенье; сахар, мед, нешоколадные конфеты. | Шоколад, мороженое | Соответствует №7 | |||
| Напитки | Чай, травяной чай, кофе некрепкий. Компоты, фрэши из дозволенных овощей и фруктов | Кофе крепкий, алкоголь, «Кока-кола», минеральная вода | Соответствует №7 | |||
| Калорийность рациона, ккал | 2700-2900 | 2100-2200 | 2600-3000 | |||
| Белки, г | 80 | 20 | 40 | |||
| Жиры, г | до 90 | до 80 | до 80-90 | |||
| Углеводы, г | 400-500 | 350 | 450-500 | |||
| NaCl (соль), г | 5-7 | 1,5-2 | 2-3 | |||
| Свободная жидкость, мл | 800-1000 | Соответствует V, мл выделенной мочи | max 1000 |
Итак, при таком заболевании, как гломерулонефрит, необходимо следить за своим питанием, дабы не провоцировать его обострение.
Что такое гломерулонефрит
Гломерулонефрит характеризуется воспалительным процессом, протекающим в почечных клубочках и мелких кровеносных сосудах органа.
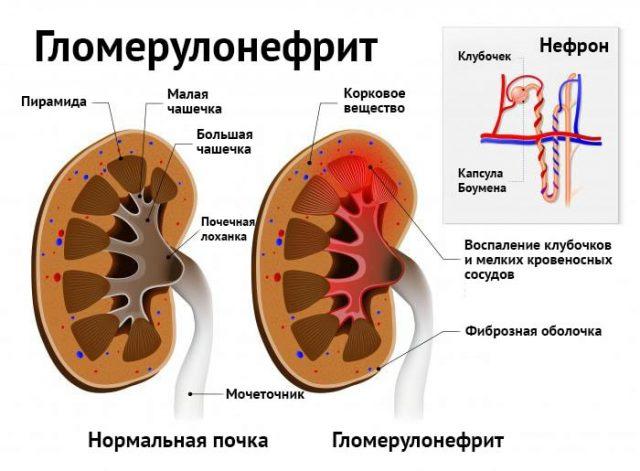
При гломерулонефрите воспалительный процесс локализуется в почечных клубочках
Основные причины заболевания:
- наследственная предрасположенность;
- инфекционные процессы в организме, вызванные вирусами, бактериями и паразитами (ангина, гепатит, пневмония, ветрянка);
- отравление организма токсинами при употреблении наркотиков, алкоголя, лекарственных средств;
- заболевания аутоиммунного характера (васкулит, системная красная волчанка);
- сильное переохлаждение организма;
- сахарный диабет в стадии декомпенсации (в конечной стадии, когда организм исчерпал свои силы и не может компенсировать вред, нанесённый патологией).
По характеру течения гломерулонефрит бывает:
- острый. Развивается быстро и имеет выраженную симптоматику: повышение температуры тела, ухудшение аппетита, признаки интоксикации организма (тошнота, рвота, диарея), сильный болевой синдром в области поясницы, присутствие крови в моче, уменьшение суточного объёма выделяемой мочи, высокое артериальное давление. При своевременной диагностике и правильном лечении симптоматика исчезает через несколько недель. Через 2–3 месяца пациент полностью выздоравливает;
- хронический. Возникает в результате недолеченного острого гломерулонефрита. Время от времени происходит обострение воспалительного процесса. В такие периоды хронический гломерулонефрит имеет такие же симптомы, как и острый. Когда время обострения заканчивается, симптомы становятся менее заметными.

Боль в пояснице может быть симптомом гломерулонефрита
Лечение гломерулонефрита включает в себя:
- медикаментозную терапию;
- диетическое питание;
- физиотерапию.
Возможности диетического питания при гломерулонефрите:
- нормализует артериальное давление;
- повышает функционирование почек;
- устраняет отёки;
- активизирует кровообращение;
- улучшает мочеотделение.
Особенности диеты при хроническом гломерулонефрите
Коррекция питания при хроническом течении болезни зависит от формы протекания. Если нарушена азотовыделительная функция, выявлена уремия, чтобы не возникла интоксикация, больным рекомендуют низкобелковые диеты:
- картофельно-яичная;
- вегетарианская;
- шведская.
Самые оптимальные аминокислотные смеси, способные восполнить необходимое количество протеинов – это картофельно-яичная и шведская. Вегетарианская диета исключает легкоусвояемый белок и фосфаты. В этом случае восполнить недостаток жизненно необходимых аминокислот помогает включение в рацион сои.
При составлении меню надо учитывать, что если пациент не будет потреблять в сутки 0,6 г/кг массы тела белка и аминокислот, возникнет отрицательный азотистый баланс, нарушится энергетический обмен, а это осложнит течение болезни. Если у больного в анамнезе есть сахарный диабет, то низкобелковая, безфосфатная диета приведёт к развитию белково-энергетического дефицита.
Если гломерулонефрит протекает в нефротической форме, то ограничивать потребление белка нежелательно, особенно при выявлении протеинурии. А вот продуктов, содержащих фосфор, надо кушать поменьше. Для этого ограничивают употребление:
- сыра;
- яиц;
- рыбы;
- бобовых;
- орехов;
- какао.
Для более полной редукции фосфора назначают препараты, способствующие его связыванию (карбонат кальция).
Если болезнь протекает с артериальной гипертензией, отёками, рекомендуют ограничить потребление натрия и воды. При выраженной отёчности назначают яблочно-картофельную диету.
Жидкости можно пить не более чем на 500 мг больше, чем её выводится из организма.
Полезное видео о диете при гломерулонефрите

Это одна из наиболее тяжелых форм заболеваний почек у детей, при которой в процесс вовлекаются многие органы, системы и все виды обмена.
Чаще всего возникает как осложнение после детских инфекций (скарлатины и др.), ангины, гриппа, ОРВИ и др.
Лечению этих заболеваний, в том числе и питанию при них, надо уделять большое внимание. Основные принципы диетолечения — это обеспечение щадящего режима заболевшему органу, восстановление водно-солевого обмена в организме и кислотно-основного состояния
Лечебное питание строится с учетом основных механизмов развития заболевания и определяется его формой, степенью активности патологического процесса, возрастом ребенка и его общим состоянием
Основные принципы диетолечения — это обеспечение щадящего режима заболевшему органу, восстановление водно-солевого обмена в организме и кислотно-основного состояния. Лечебное питание строится с учетом основных механизмов развития заболевания и определяется его формой, степенью активности патологического процесса, возрастом ребенка и его общим состоянием.
В больнице ребенок находится в период самой высокой активности болезни, и его общее состояние в это время всегда тяжелое. Поэтому в начальной стадии заболевания и в период выраженного проявления его применяется диета, предусматривающая строгое ограничение соли, белка животного происхождения и жидкости.
После выписки из больницы ребенок должен получать преимущественно молочно-растительную пищу. Это является непременным условием благоприятного течения заболевания и полного исчезновения неблагоприятных изменений в моче. Столь длительное пребывание на диете не наносит ущерба росту и развитию ребенка ввиду полного удовлетворения его возрастных потребностей в основных пищевых веществах и энергии.
В набор продуктов включаются молоко, сметана, яйца, кефир, различные крупы, картофель, фрукты, овощи, соки, сахар, варенье, мармелад, пшеничный хлеб. Расширение диеты и постепенное включение поваренной соли в рацион питания допускается лишь спустя 1—2 месяца при условии, что в течение этого времени наблюдалось вполне удовлетворительное общее состояние ребенка и нормальное артериальное давление, отечность тканей не возобновлялась, патологические изменения в моче были минимальными и не имели тенденции к ухудшению.
Диета расширяется постепенно за счет введения в рацион отварного мяса и рыбы, творога, растительного и сливочного масла, пшеничного хлеба. Поваренную соль вводят в суточный рацион начиная с 1 г, затем на протяжении 6—8 месяцев ее количество доводят до 5—6 г, учитывая возраст ребенка.
В период расширения диеты из нее исключают мясные, рыбные и грибные бульоны, копчености, сильно посоленные продукты, жареные блюда, шоколад, кофе, какао, цитрусовые, клубнику, малину, землянику. Ассортимент блюд и примерное суточное меню, которые могут быть предложены ребенку, страдающему гломерулонефритом, представлены ниже.
Ассортимент блюд при гломерулонефрите
Завтрак
Картофельное и овощное пюре, рагу, макароны, молочные каши, яйца, творог, чай с сахаром.
Обед
Крупяные, картофельные и молочные супы, щи из свежей капусты, борщ, свекольник. Паровые котлеты с отварным картофелем, вареное мясо с тушеным картофелем, овощами, тефтели, вареная кура, вареная рыба, крупяные запеканки, овощные и картофельные котлеты, фруктовый плов, каши, макароны. Компоты, кисели, свежие фрукты, соки, напитки из шиповника или лимона.
Полдник
Печеный картофель с маслом, печеные яблоки с сахаром, фрукты, соки, молоко.
Ужин
Блинчики, макароны с неострым сыром, творог, каши, картофельные зразы.
Примерное суточное меню для детей 8—12 лет при гломерулонефрнте, г Первый завтрак
Творог со сметаной (75)
Яйца (1 шт.)
Чай с молоком (150)
Хлеб пшеничный с маслом (50/7)
Второй завтрак
Картофель печеный с маслом (100/10)
Напиток из шиповника (100)
Обед
Борщ (200)
Паровые котлеты с тушеным картофелем (100/150)
Компот (100)
Хлеб пшеничный (100)
Ужин
Макароны с неострым сыром (150/10)
Молочная рисовая каша (200)
Чай сладкий (100)
Хлеб пшеничный с маслом (100/10)
На ночь
Кефир (200)
Ребенка считают выздоровевшим от острого гломерулонефрита, если в течение 3—5 лет у него не наблюдалось признаков болезни и не обнаруживались отклонения от нормы в составе мочи. В этом случае диета расширяется, ребенок переводится на общий стол с учетом его возраста.
Примерно у 10—15% больных острый гломерулонефрит приобретает затяжное волнообразное течение и постепенно переходит в хроническую форму. Лечебное питание при этой форме заболевания имеет свои особенности.
В период обострения хронического гломерулонефрита ребенка также должны лечить в больнице. Из больницы его выписывают после исчезновения симптомов обострения болезни. Но не всегда при лечении хронического гломерулонефрита удается нормализовать состав мочи, особенно устранить выделение белка. Поэтому родители должны строго придерживаться лечебной диеты при кормлении выписавшихся детей дома. В течение 1—1,5 месяцев ребенок должен получать такое же питание, какое он получал в больнице.
Если в течение этого времени после выписки ребенок чувствует себя хорошо и признаков обострения заболевания не отмечается, даже при наличии в моче небольшого количества белка, разрешается расширение диеты за счет творога, отварного мяса, рыбы, пшеничного хлеба обычной выпечки. Можно включать в рацион питания поваренную соль (до 2 г на 2—3-м месяце, до 5 г на 4—5-м месяце, до 8 г на 6—8-м месяце).
Ориентировочный суточный набор продуктов, ассортимент блюд и меню должны быть такими же, как для детей, перенесших острый гломерулонефрит. В дальнейшем при хорошем состоянии здоровья ребенок может получать питание, близкое к тому, которое получают здоровые дети того же возраста. Рацион должен быть разнообразным, в нем следует соблюдать правильное соотношение белков животного (60%) и растительного (40%) происхождения. Это обеспечивается рациональным чередованием мяса, рыбы и творога.
Первые блюда желательно готовить вегетарианские. Мясо и рыбу (только вареные) нужно употреблять в первой половине дня. Острые приправы, копчености, мясные и рыбные бульоны, жареное мясо, какао вводить в диету на протяжении 6—8 месяцев не рекомендуется.
Вкусовые качества блюд можно улучшить путем тушения и поджаривания продуктов растительного происхождения, использования лука, чеснока, фруктовых соков
Коррекцию лечебного питания необходимо проводить осторожно, постепенно, с учетом общего состояния здоровья ребенка и функций почек
Особенности рациона для больных в острой и хронической стадиях
Вся система питания при данном заболевании нацелена на соблюдение общих рекомендаций и ограничений по употреблению ряда продуктов питания. По стадиям заболевания диета № 7 может быть назначена при острой фазе гломерулонефрита, а стол (диета) № 76 при лечении и профилактике хронической формы заболевания у детей и взрослых.
Итак, рассмотрим все по — порядку:
- Диета № 7 имеет достаточно строгие ограничения, несоблюдение которых приводит к обострению течения заболевания гломеунефритом. Среди разрешенных продуктов можно отметить хлеб, нежирные сорта мяса (в том числе мяса птицы), основные виды овощей, а также мучные изделия и сахар в ограниченном количестве (не более 100 гр в неделю).
- По диете № 7 во время острой фазы течения заболевания можно порекомендовать употребление сочных и несладких фруктов, которые обладают ярко выраженным диуретическим действием.
- Диета № 76 при хронической форме течения заболевания гломеунефритом имеет более щадящую схему питания. Помимо продуктов, разрешенных по диете № 7, имеется возможность употреблять пищу, содержащую белок.
Рекомендовано употреблять следующие продукты питания и основные блюда:
- кисломолочные и молочные продукты (в том числе творог и сыры), каши (рис), яйца (не более 2 штук в неделю) и макароны (в ограниченном количестве);
- чай и кофе, свежие овощные и фруктовые соки;
- нежирные бульоны, овощные и мясные супы;
- сырые и сваренные овощи и фрукты, зелень;
- морсы, компоты и кисели (кроме брикетированных и консервированных);
- выпечка с минимальным количеством сахара.
По мнению известного диетолога Натали Биз, правильно подобранные компоненты питания и сбалансированный питьевой режим позволяют снизить риск гломерулонефрита.
Способы приготовления пищи для больных гломерулонефритом
Все ингредиенты должны проходить тщательную тепловую обработку, пища должна быть сваренной или приготовленной на пару
Важно употреблять в пищу продукты, богатые витамином С, что является дополнительным стимулятором снижения риска заболеваний при гломерулонефрите. Необходимо контролировать содержание белка в моче, изменения состава крови, а также количества выделяемой мочи
Соль во время лечения и профилактики гломеунефрита необходимо исключить из употребления.
Питание для детей, заболевших гломерулонефритом
Родителей детей, болеющих острой или хронической формой гломерунефрита заинтересованы в снижении риска осложнений и более быстром излечении от заболевания. Полное исключение из употребления пищи, содержащей белок, невозможно, при этом суточное потребление снижается на 50% от необходимой суточной нормы потребления для здоровых детей.
Можно рекомендовать родителям разнообразить рацион ребенка овощами и фруктами, ягодами, морсами и киселями, кисломолочными продуктами, супами с нежирным мясом, сложными овощными гарнирами, паровыми гарнирами, котлетами. Для того, чтобы ребенку не наскучила однообразная еда, ее нужно подавать к столу в красивых тарелочках, украшенную зеленью или вырезанными из овощей фигурками. Творческий подход к украшению блюда для детей позволит не чувствовать ущемленность ребенка при употреблении пищи (кушать можно не все и мелкими порциями), а также увеличить шансы на полное выздоровление от гломерулонефрита.
Все люди хотят быть здоровыми. Даже при осложненных формах заболеваний можно надолго сохранять ремиссию или практически полностью излечиться от гломеунефрита. Главное — необходимо лечить гломерулонефрит лекарственными средствами, соблюдая при этом основные рекомендации лечащих врачей по употреблению лекарственных форм и правильному питанию. Ведь вкусно приготовленная и здоровая пища представляет собой залог успеха в выздоровлении.
оценок, среднее:
из 5)
Патологии почек отрицательно влияют на регуляцию водно-солевого, кислотно-щёлочного балансов. Как только теряется метаболическая активность почечной ткани, происходит сбой почечной экскреции, в организме возникают нарушения в работе других органов и систем. Именно поэтому диета при гломерулонефрите является одним из важнейших компонентов комплексной терапии и обязательна с первого дня заболевания. Она не только органосохраняющая, но и необходима для быстрого выздоровления, предотвращения развития других патологий. А перед тем как «сесть» на неё, необходимо учесть форму заболевания. Схема питания при остром и хроническом течении болезни существенно отличается.
Описание диеты №7
Особенности данной диеты заключаются в том, что все продукты необходимо готовить без соли, но ее можно добавлять в готовые блюда. Для пациента в индивидуальном порядке устанавливается суточная норма потребления соли, и ее не следует превышать. Обычно норма составляет 6 г на день. Мясные продукты необходимо предварительно отваривать. Дневной прием пищи делится на 5-6 порций. Все блюда надо отваривать или запекать. Допускается легкое обжаривание.
В день необходимо употреблять не более 1 литра жидкости. Рацион больного с гломерулонефритом состоит из минимальной дозы белков, пуринов и углеводов. Допускается употребление:
- 2200-2900 ккал;
- 20-80 г протеинов;
- 450 г углеводов;
- 70-90 г липидов.
Доза растительных жиров – не более 25% от количества липидов. Людям с гипертонией требуется отказаться от соли полностью. Несоленая пища отличается своими вкусовыми качествами, но учитывайте, что мясо, гречка, овощи содержат соль. Со временем организм приучается чувствовать настоящий вкус пищи. Вместо соли допускаются пряные травы, тмин, кориандр. Можно употреблять морскую капусту, она содержит достаточно соли.
Примерное меню на неделю

Меню при гломерулонефрите мало чем отличается от питания здорового человека, только ограничиваются соль, пряности, специи и острые приправы. В рационе присутствуют овощи, фрукты, каши, супы, молоко, творог и рыба.
Выпечка употребляется только домашняя, приготовленная без соли — это всевозможные лакомства, блины и оладьи, сладкие кексы, пышные булочки и хлеб.
Рацион на неделю для больных гломерулонефритом может быть следующим:
Понедельник:
| Завтрак | Омлет, каша овсяная, хлеб, чай с молоком |
| Второй завтрак | Фрукты |
| Обед | Щи вегетарианские, салат овощной, кура отварная, рис, компот |
| Полдник | Кефир, домашняя булочка |
| Ужин | Морковная запеканка, творог, сок |
Вторник:
| Завтрак | Рагу овощное со сливками, хлеб, отвар шиповника |
| Второй завтрак | Бисквит, компот |
| Обед | Свекольник, паровые котлеты с овощами, чай |
| Полдник | Овсяный кисель, галеты |
| Ужин | Картофельные зразы, винегрет, кефир |
Среда:
| Завтрак | Запеканка макаронная с овощами, хлеб, яйцо, чай |
| Второй завтрак | Блинчики, сок |
| Обед | Суп рисовый, салат овощной индейка отварная с запеченным картофелем, компот |
| Полдник | Курага, кефир, печенье овсяное |
| Ужин | Блинчики с творогом, простокваша |
Четверг:
| Завтрак | Пюре картофельное, хлеб, масло, чай |
| Второй завтрак | Фрукты |
| Обед | Борщ летний, кнели куриные с рисом, отвар шиповника |
| Полдник | Оладьи домашние, чай с молоком |
| Ужин | Пудинг морковный, печенье овсяное, компот |
Пятница:
| Завтрак | Омлет, овощи, тушеные в сметане, хлеб, чай с молоком |
| Второй завтрак | Галеты, отвар овсяный |
| Обед | Суп-пюре с курагой на рисовом бульоне, рыба запеченная, картофель, компот |
| Полдник | Морковные котлеты, сок |
| Ужин | Плов фруктовый, кефир |
Суббота:
| Завтрак | Крупяная запеканка, блинчики, чай с молоком |
| Второй завтрак | Фруктовое смузи |
| Обед | Суп из цветной капусты, салат с огурцами, запеканка с фаршем, компот |
| Полдник | Печенье домашнее, кефир |
| Ужин | Кольраби, тушенная в сметане, творог, отвар шиповника |
Воскресенье:
| Завтрак | Картофельная запеканка с овощами, хлеб, чай с молоком |
| Второй завтрак | Фруктовый салат, заправленный йогуртом |
| Обед | Суп томатный с зеленью, рыба, запеченная с овощами, компот |
| Полдник | Блинчики, кисель овсяный |
| Ужин | Котлеты овощные со сметаной, кефир |
Данный рацион очень разнообразен и питателен, а учитывая различные способы приготовления блюд — еще и вкусен. Правда, далеко не всем нравится диета без соли, но такие ограничения необходимы и диктуются состоянием пациентов.
Диетические щи
Выше были перечислены главные особенности диеты при гломерулонефрите
Теперь пришло время уделить внимание некоторым рецептам, по которым можно приготовить вкусные и полезные блюда

Овощной суп с капустой (те же диетические щи) делается из следующих продуктов:
- картофель – 2 шт.;
- капуста – 1/3 кочана;
- помидор – 2 шт.;
- лук – 1 головка;
- морковь – 1 шт.;
- сливочное масло – 2 ст. л.;
- укроп – одна веточка.
В кастрюле нужно вскипятить воду. Потом высыпать туда нарезанный картофель, а через 5 минут – капусту. Варить нужно эту массу около 10 мин, не забывая убирать крахмалистую пену. Параллельно можно потушить тертую морковь, рубленые томаты и нашинкованный лук. Все это добавляется к супу.
Когда он будет готов, останется лишь присыпать блюдо зеленью, снять с огня и дать настояться. Достаточно 5-7 минут. Потом можно подавать. Рекомендуется есть постные щи с небольшим количеством нежирной сметаны.
Цели диеты № 7А:
- максимального щажения почечной функции;
- способствования процессу выведения продуктов обмена веществ из организма;
- ослабления артериальной гипертензии;
- уменьшения отечности.
Лечебная диета № 7А представляет собой преимущественно растительную систему питания, при которой резко ограничено содержание белков и соли в рационе больного. Также при диете рекомендовано умеренное снижение количества жиров и углеводов. Запрещено потребление продуктов, содержащих большое количество экстрактивных веществ, эфирных масел, щавелевой кислоты. Кулинарную обработку осуществляют без механического щажения, пищу отваривают, запекают, слегка обжаривают. Блюда готовятся без добавления соли, разрешен исключительно бессолевой хлеб. Рекомендован 5-6 разовый режим питания.
Химический состав лечебной диеты № 7А
- 20 г белков, 50-50 % из которых животного происхождения, в случае хронической почечной недостаточности эта цифра увеличивается до 70 %;
- 80 г жиров, 15 % из которых растительного происхождения;
- 350 г углеводов, из которых 80 г составляет сахар:
- количество потребляемой жидкости равно суммарному количеству мочи за сутки или превышает количество мочи за предыдущие сутки не более чем на 300-400 мл.
Калорийность медицинской диеты № 7А> равняется 2100-2200 калориям.
Лечение гломерулонефрита
питаниеинфекцииангинаотитантибиотикиПенициллинмочегонные средства (диуретики)гипотиазидфуросемидверошпирономглюкокортикоидыпреднизолондексаметазон
Лечение гломерулонефрита народными средствами
народной медициныиммунитетнародных средствГруппами народных препаратов при гломерулонефрите являются:
- средства для повышения иммунной функции;
- лекарства для снижения воспалительного процесса;
- продукты против отечности.
Средства для повышения иммунной функциивитаминамимедав соответствии с рецептомКомпонентами рецепта для укрепления иммунитета являются:
- курага;
- изюм;
- инжир;
- чернослив;
- лимон;
- мед.
например, курага и изюмЛекарства для снижения воспалительного процессаРастениями, которые используются для противовоспалительных настоев, являются:
- шалфей;
- ромашка;
- лаванда;
- календула;
- зверобой;
- тысячелистник.
Продукты против отечностиПродуктами, которые надо употреблять против отеков являются:
- Арбуз. При гломерулонефрите рекомендованы разгрузочные дни, в течение которых следует съедать от 1,5 до 2 килограмм мякоти арбуза. Проводить такие мероприятия следует не чаще одного раза в 2 – 3 недели. Мочегонным действием обладает и кожура арбуза. Чтобы принимать кожуру в пищу, с нее следует срезать мякоть, высушить и затем измельчить в пыль. Употреблять внутрь по одной столовой ложке, запивая порошок водой.
- Тыква, морковь. Уменьшить отеки поможет сок тыквы и/или моркови, который следует готовить самостоятельно и принимать по 100 миллилитров в день. Также овощи можно запекать или употреблять в сыром виде.
- Калина, клюква. Эти ягоды обладают выраженным мочегонным эффектом, а также оказывают противовоспалительное действие. Принимать внутрь калину и клюкву можно в виде морса, для которого ягоды следует растереть с сахаром и залить теплой водой. Также перетертые ягоды с сахаром можно употреблять в чистом виде (по столовой ложке после еды).
- Листовая зелень. Зелень петрушки, сельдерея и укропа в свежем виде следует добавлять в салаты и другие блюда, так как эти растения помогают уменьшить отеки и нормализовать давление. Из стеблей сельдерея можно готовить сок, который следует принимать по 100 – 200 миллилитров в день.
Санаторно-курортное лечение при гломерулонефрите
санаторияПоказания для лечения в санатории при гломерулонефритеПроцедуры в санаториях при гломерулонефритеВидами физиотерапевтических процедур при гломерулонефрите являются:
- воздействие магнитного поля низкой частоты (проводники располагаются в зоне проекции почек);
- введение фармакологических препаратов через кожу при помощи тока (электрофорез);
- воздействие электрическим полем ультравысокой частоты (УВЧ-терапия);
- воздействие ультразвуком на область поясницы;
- аппликации из парафина и озокерита (лечебной смолы);
- применение медицинских пиявок (гирудотерапия);
- посещение парной, инфракрасной сауны;
- прием внутрь лечебных минеральных вод.
Противопоказания для лечения в санаториях при гломерулонефрите
макрогематурия
Что можно, а что нельзя при гломерулонефрите
 От употребления соленостей и маринадов больному гломерулонефритом следует отказаться.
От употребления соленостей и маринадов больному гломерулонефритом следует отказаться.
Для лечения гломерулонефрита врач назначает медикаменты, физиопроцедуры, бессолевую диету – лечебный стол №7. Она:
- способствует мочеотделению;
- является антиаллергической;
- улучшает обменные процессы в почечной ткани.
Необходимо питаться не менее 6 раз в день, дробно. Полностью исключают поваренную соль. Натрий, хлор содержатся в продуктах питания в незначительном количестве, но достаточном для потребностей организма. Увеличивают приём витаминов, минералов. Потребление простых углеводов, белка ограничивают. А вот сколько пить жидкости, зависит от её суммарного выведения за сутки.
Категорически запрещены:
- солёные блюда, соленья;
- соусы на мясных, грибных, рыбных бульонах;
- тугоплавкие жиры (свиной, говяжий).
Можно кушать, но без соли:
- хлеб пшеничный или кукурузный;
- супы овощные, крупяные;
- белковый омлет (если нет азотемии);
- молоко, молочнокислые продукты;
- овощи, фрукты (не вызывающие аллергию);
- крупы;
- макаронные изделия;
- растительные масла.
Пить надо некрепкий чай (есть специальные фиточаи, рекомендованные при заболеваниях мочевыделительной системы), свежие фруктовые, овощные соки, отвар шиповника.
Примерное меню на день:
| 1-й завтрак | Творог, гречневая каша, яйцо, сладкий чай или кофе (если нет гипертензии) с молоком. |
| 2-й завтрак | Макаронные изделия, фруктовый салат, молочный суп, сок, отвар шиповника. |
| Обед | Овощной или крупяной суп, вегетарианский борщ, отварное нежирное мясо (кролик, птица), голубец, каша, картофель (лучше отваренный в кожуре), фруктовые и овощные салаты. |
| Полдник | Фрукты, соки, кефир, молоко, морковные котлеты, печёные яблоки, печёный картофель, булочки, ватрушки, галетное печенье. |
| Ужин | Макаронные изделия, картофельное пюре, рисовая каша с фруктами, печёный картофель, некрепкий сладкий чай, соки. |
| На ночь | Кисель, фруктовый салат. |
Больным гломерулонефритом рекомендуют сахарные дни, но если не нарушена функция поджелудочной железы. В день нужно употреблять с чаем, соками 400–500 г сахара.
В некоторых случаях диету следует скорректировать. Подбор рациона зависит от формы, степени тяжести болезни, наличия других патологий.
Заключение
Диетотерапия является важным условием качественного лечения различных почечных заболеваний: пиелонефрита, хронической болезни почек, поликистоза, нарушения клубочковой фильтрации, тяжёлого нефротического синдрома
Соблюдать принципы питания, следовать ограничениям стола номер семь важно на протяжении всей жизни. Это поможет сохранить функцию органа, избежать серьёзных последствий
При возникновении симптомов, наличии факторов риска необходимо проводить обследования для выявления проблемы. Тест на качество работы почек важен для своевременного обнаружения и устранения болезни с помощью медицинских препаратов, домашних средств и диетического питания.
Медицинский стол при гломерулонефрите строится на принципах развития заболевания и зависит от его формы и степени активности. Также учитывается возраст и самочувствие пациента. Ни в коем случае не допускается длительное отсутствие полезных веществ в рационе, особенно белков.


















