Холестерин: все важное и полезное, что вы хотели узнать о нем
Содержание:
- Корректировка питания при повышенном индексе холестерола (холестерина)
- Сводная таблица норм холестерина в крови у женщин и мужчин
- В каком виде находится холестерол в организме?
- Что такое холестерин ЛПНП и ЛПВП?
- Лечение плохого ХС
- Как быстро и эффективно снизить холестерин в крови в домашних условиях
- Что делать для нормализации уровня холестерина в крови?
- Фитотерапия
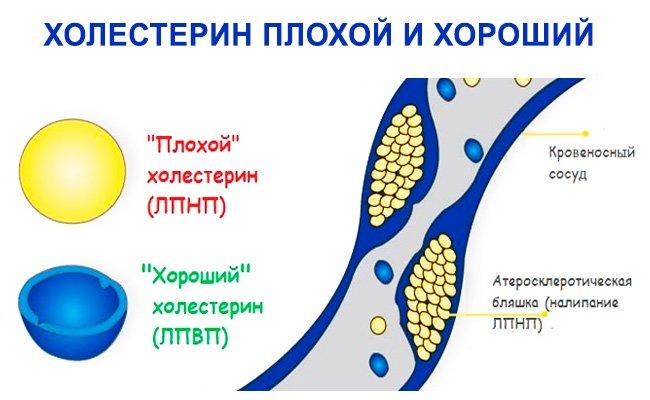
- Чем плохой холестерин отличается от хорошего?
- Анализ на холестерин: липидный спектр
- Заключительные мысли о ЛПВП холестерине
- Причины повышения индекса плохой фракции
- Диета для уменьшения холестерола
- Норма холестерина в крови у женщин по возрасту: таблица
- Хороший (ЛПВП) и плохой (ЛПНП): на какие значения обращать внимание?
- Баланс молекул холестерина
- Возможные последствия при отсутствии лечения
- Как снизить холестерин?
- Продукты, снижающие холестерин
- Характерные признаки нарушения
- Разница между хорошими и плохими липидами
Корректировка питания при повышенном индексе холестерола (холестерина)
Также стоит заняться корректировкой питания. Диета, является главным методом перекрыть поставку холестерола извне и расходовать организмом свои запасы.
Диета должна быть без холестеринсодержащих продуктов, и состоять преимущественно из пищи растительного происхождения.
Необходимо отказаться от употребления таких продуктов питания:
- Не кушать мясо жирных сортов, огранить потребление сала до 30,0 грамм;
- Отказаться от употребления молочных продуктов повышенной жирности — не кушать сметану, жирные сливки, домашнее молоко, твёрдые и плавленые сыры;
- Избегать продуктов, приготовленных методом жарки и копчения;
- Отказаться от употребления уличной пищи, в которой очень много транс-жира;
- Отказаться от сладких и жирных десертов;
- Полностью отказаться от сахара, можно в сутки скушать 1 чайную ложечку меда;
- В неделю есть не более 1 — 2 яиц.

Диета должна быть без холестеринсодержащих продуктов
Для корректировки холестерола в крови, нужно употреблять в еду такие продукты:
- Более 50,0% всей суточной еды — это овощи в свежем виде и с минимальной термической обработкой;
- Фрукты должны содержать минимум сахара;
- Ввести в рацион отвары с лекарственных лесных трав и плодов шиповника. Такие напитки способствуют выходу из организма холестерина;
- Ввести в рацион употребления морской рыбы, не реже, чем 3 — 4 раза в неделю. Данные сорта рыбы имеют в своем составе полиненасыщенные жирные кислоты Омега 3, которые способствуют снижение в крови молекул холестерола;
- Употреблять в большом количестве каши из злаковых культур. Злаки и овощи имеют в своем составе клетчатку, которая вычищает свободный холестерин из системы кровотока и выводит из организма при помощи кишечника естественным путем;
- Отказываться полностью от мяса нельзя, потому что это источник пищевого белка, но кушать можно не жирное мясо (курица, или индейка) и предварительно снять с них шкуру;
- Кисломолочные продукты употреблять в обезжиренном виде;
- Ввести в рацион растительные масла, что наполнят организм полиненасыщенными кислотами, и улучшат вкус приготовленных блюд.
Сводная таблица норм холестерина в крови у женщин и мужчин
Какие показания холестерина считаются нормой у здорового человека? Конкретной универсальной цифры не существует. На нее влияет множество факторов, основные из которых пол и возраст. Именно опираясь на эти два параметра, докторами составлена таблица по возрасту с показателями уровня общего холестерина в норме.
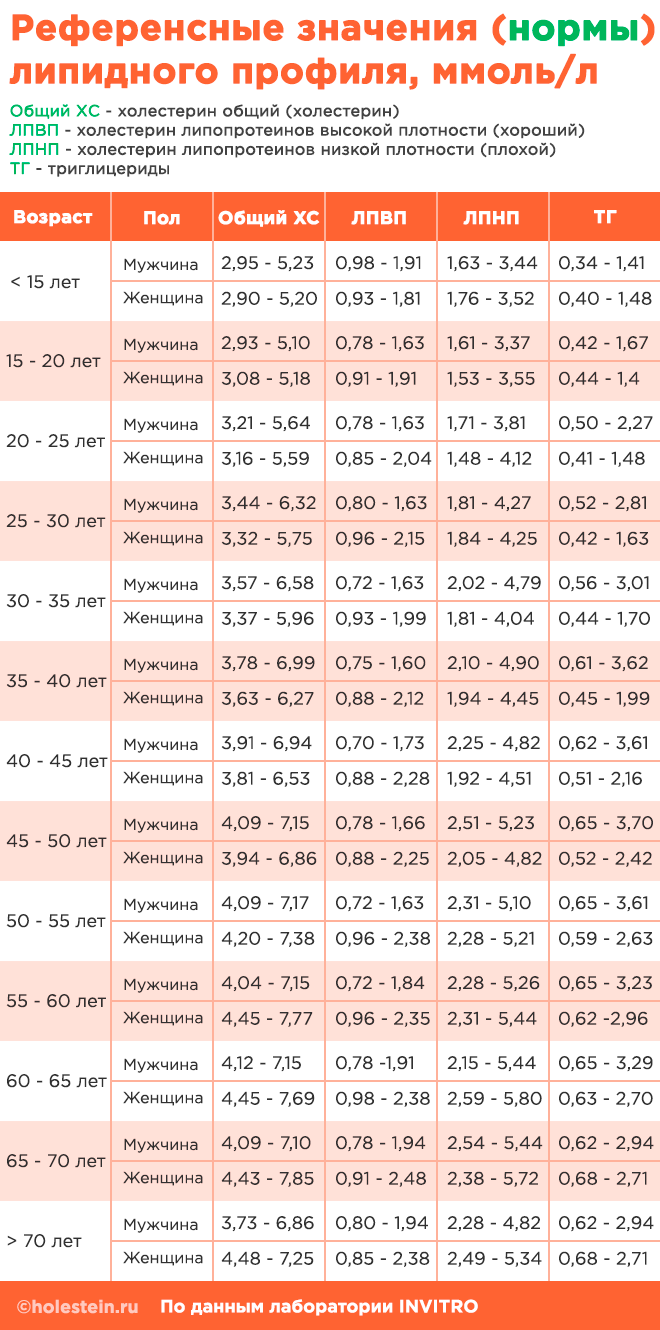
Приведенные цифры нормального уровня липидных соединений являются очень усредненными и могут отличаться индивидуально у каждого человека. Связано это с тем, что на норму холестерина влияют такие факторы, как характер питания, образ жизни, уровень физической активности, наличие вредных привычек, генетически детерминированные состояния и т. д.
Особенно опасным, в плане риска атеросклероза, является возраст после 35–40 лет. В этот период происходят гормональные перестройки организма и первые ощутимые изменения в липидограмме. К примеру, в 35 лет 6,58 единиц — это верхняя граница нормы, а в 40 лет, допустимым уровнем для мужчин общего холестерина уже считается до 6,99 ммоль/л.

Чем старше человек становится, тем больше у него появляется сопутствующих заболеваний и тем ниже становится реактивность организма. Все это добавляет дополнительный риск осложнений при липидных нарушениях. Сахарный диабет, стенокардия, ИБС – у пожилых людей эти диагнозы встречаются довольно часто. Для них границы нормы холестерина должны быть ниже, так как компенсаторные функции сосудистой системы снижены. Таким образом, целевой уровень при ИБС, инсультов или инфарктов в анамнезе, составляет на 2,5 ммоль/л ниже верхней границы нормы для каждого возраста соответственно.
В 50 лет отмечаются заметные изменения нормы холестерина у женщин. Связанно это со снижением синтеза гормонов, изменением их фона и снижением потребности в холестерине эндокринной системы. У мужчин после 55, а чаще – после 60 лет, показатели нормы становятся стабильными и имеют тенденцию с возрастом плавно снижаться.
При лабораторной расшифровке у взрослых, необходимо обращать внимание не только на нормы общего холестерола. Не менее важным являются значения триглицеридов, плохого и хорошего холестерина (ЛПНП и ЛПВП соответственно), коэффициента атерогенности
В каком виде находится холестерол в организме?
На протяжении многих десятилетий изучения данного вещества, ученые выделяют несколько видов молекул холестерола, которые имеют каждый свои функции в организме.
В связи с таким распределением, холестерин может быть полезным (хорошим), а также может быть вредным (плохим):
- Хороший холестерол (ЛПВЛ) — это липопротеиды высокой молекулярной плотности, что связаны с молекулами белка и активно передвигаясь по кровяному руслу, собирают свободные холестериновые молекулы и доставляют их обратно в печень, где они утилизируются при помощи жёлчи. Большая часть ЛПВП идет на выработку желчных кислот;
- Плохой холестерол (ЛПНП) — это липопротеиды низкой молекулярной плотности, являются транспортёрами холестерина в клетки организмов, но также ЛПНП имеют свойства оседать на внутренних сторонах артериальных оболочках, формируя холестериновую бляшку;
- Сильно низкомолекулярные липопротеиды (ЛПОНП) — это молекулы липидов, что в своем составе содержат триглицериды;
- Триглицериды — находятся в ЛПОНП, являются энергетическим источникам для клеток организма;
- Хиломикроны — это молекулы липопротеидов, транспортирующие молекулы холестерина из отделов кишечника в клетки печени.
Нормативные показатели соотношения высокомолекулярных (ЛПВП) к суммарному количеству низкомолекулярных (ЛПНП и ЛПОНП) липопротеидов — не превышают коэффициента 1:3.

ЛПНП и ЛПВП
Что такое холестерин ЛПНП и ЛПВП?
Мы уже выяснили, что холестерин крепится к белкам и другим жирам, образуя крошечные сферы или шарики, известные как липопротеины (липиды плюс белки). В основном выделяют два основных класса липопротеинов: ЛПНП и ЛПВП. Когда люди говорят о «хорошем» и «плохом» холестерине они имеют ввиду эти липопротеины.

Давайте рассмотрим, чем они отличаются.
Холестерин ЛПНП (липопротеины низкой плотности)
Обычно называется «плохим холестерином», потому что в избытке может привести к проблемам со здоровьем. Эти липопротеины содержат очень много холестерина. Основное предназначение ЛПНП заключается в доставке холестерина в клетки, где это необходимо.
Холестерин ЛПВП (липопротеины высокой плотности)
Работа ЛПВП заключается в переносе холестерина из клеток обратно в печень, где он может быть разрушен и удален из организма. Мы привыкли называть его «хорошим холестерином», потому что он помогает вашему организму оставаться здоровым и предотвращает заболевания. ЛПВП содержат много белка и очень мало холестерина.
Высокое содержание белка относительно жиров позволяет ЛПВП обладать максимальной плотностью среди липопротеинов. Частицы ЛПВП значительно меньше, чем ЛПНП — 8-11 нм в диаметре.
Лечение плохого ХС
Если индекс плохого ХС в составе крови поднимается к критическим единицам, и методика антихолестериновой диеты не снизила индекс плохих липидов, доктор назначает курс медикаментозной терапии.
Группы препаратов, которые применяются в качестве медикаментов, снижающих плохой ХС:
- Препараты группы статинов;
- Секвестранты жёлчи;
- Группа фибратов.
Прежде, чем доктор подерёт необходимую методику лечения, необходимо пройти диагностическое лабораторное исследование, чтобы определить какой индекс холестерина и насколько много ЛПНМ.
Решение доктором, какой препарат подбирать для терапии снижения плохих липопротеидов, а также врач определяет длительность курса терапии и дозировку медикаментозных препаратов.
Препараты должны быть тщательно подобраны индивидуально, потому что они имеют очень много пагубного воздействия на организм.
Правильно откорректированная дозировка значительно снижает риск возникновения побочных эффектов.
Также необходимо помнить о том, что принимать медпрепараты для снижения плохого холестерина, необходимо в комплексе с диетическим питанием.

Каждая группа медикаментов имеет свои функции, но защитить систему кровотока и сердечный орган от осложнений помогут только статины.
Как быстро и эффективно снизить холестерин в крови в домашних условиях
Рацион, состоящий из нежирного мяса, круп, большого количества зелени и овощей за несколько месяцев существенно снижает концентрацию липопротеинов с низкой плотностью в крови.
Снизить уровень холестерина помогают и регулярные умеренные физические нагрузки. Двигательная активность – залог здоровья сердца и сосудов, поскольку так обеспечивается их тонус и достаточное поступление кислорода. Соответственно, активизируется и метаболизм, нормализуется углеводно-жировой обмен, уменьшается вероятность ожирения и развития сопутствующих заболеваний. Физические упражнения являются и отличной профилактикой стрессов, способствующих повышению холестерина.
По согласованию с лечащим врачом можно использовать некоторые рецепты народной медицины. Фитотерапия и другие методы при отсутствии противопоказаний дают хорошие результаты и не вредят здоровью. Однако все перечисленные выше способы эффективны только при небольшом отклонении результатов анализов от нормы, а существенное повышение уровня холестерина требует медикаментозной терапии.
Что делать для нормализации уровня холестерина в крови?

Прежде всего, пациенту с уровнем холестерина 3 ммоль/л, назначается грамотная диета. При чем под данным понятием не подразумевается ограничение в количестве употребляемой пищи. Употребление продуктов с повышенным содержанием насыщенных жирных кислот, белков и клетчатки позволяет скорректировать небольшие отклонения состава крови и повысить уровень холестерина до 4-4,5 ммоль/л. Поэтому, пациенту необходимо немедленно добавить в свой рацион достаточное количество:

Продукты, способствующие нормализации пониженного холестерина.
- говяжьего мяса, печени, мозга;
- яичных желтков;
- морской рыбы и ее икры;
- натурального сливочного масла;
- молочных продуктов (в том числе и сыра);
- грецких орехов;
- самых различных овощей, фруктов и бобовых (в данных продуктах содержится значительное количество клетчатки).
Для восстановления и укрепления сосудов необходимо употреблять больше антиоксидантов, которые в значительном количестве содержаться в зелени (петрушке, укропе, листьях салата).
Как показывает практика, ощутимые результаты грамотного, сбалансированного питания заметны уже спустя 1-2 месяца. Чтобы полностью нормализовать состав крови, врачи рекомендуют следить за рационом на протяжении 4-6 месяцев. Однако даже спустя данный период времени не стоит забывать о здоровом питании в целях профилактики не только отклонений уровня холестерина, но и многих других заболеваний.
В заключение можно сказать, что определить нормален или вреден уровень холестерина в районе 3-3,9 ммоль/л можно лишь в индивидуальном порядке. Если мужчинам до 40 лет и женщинам до 45 лет беспокоиться при таких показателях не стоит, то более старшим людям необходимо срочно обратиться к врачу и немедленно принять вышеописанные меры во избежание осложнений.
Фитотерапия
Фитотерапевты для нормализации концентрации холестерина в крови настоятельно советуют использовать растительные сборы, в которых сочетаются обладающие целебными свойствами семена, плоды и травы. Так, например, семена айвы, ягоды калины и корневище кровохлебки значительно замедляют всасывание холестерина, лимонник китайский и женьшень затормаживают процессы его синтеза, а плоды шиповника и семена фенхеля ускоренно выводят его из организма.
Рассмотрим рецепт одного эффективного средства. Корень элеутерококка и плоды шиповника, взятые в количестве по 15 г каждого компонента, надо соединить с березовыми листьями, плодами моркови, корнем лопуха, перечной мятой и сушеницей болотной. Все старательно следует перемешать, взять 1 ст. л. полученного лечебного сбора, залить его литром кипящей воды, закрыть плотно крышкой и как минимум 5 часов настаивать. Принимать средство следует по 1/3 стакана три раза в сутки на протяжении двух месяцев.

Чем плохой холестерин отличается от хорошего?
Мнение эксперта
Александр Филатов
врач-эндокринолог, старший медицинский консультант «Теледоктор»
— Мы часто слышим, что холестерин — это плохо, что он ведет к различным заболеваниям сердечно-сосудистой системы, ожирению и так далее. Но так ли он вреден?
Холестерин — органическое вещество жировой природы, которое содержится в составе мембран всех клеток животных и человека. Он обеспечивает:
- устойчивость клеточных мембран;
- синтез стероидных гормонов (кортизол, альдостерон);
- синтез половых гормонов (эстрогены, прогестерон, тестостерон);
- синтез витамина D и желчных кислот;
- предохраняет эритроциты от воздействия гемолитических ядов.
Существуют несколько фракций (видов) холестерина: общий (свободный) холестерин, холестерин ЛПНП (вредный) и холестерин ЛПВП (полезный).
Повышение уровня вредного холестерина приводит к образованию холестериновых бляшек в стенках сосудов, вызывая их атеросклеротические изменения и нарушения кровообращения в магистральных сосудах, а также повышает риск ишемической болезни сердца (ИБС), инфарктов и инсультов.
Больше по теме
Правда ли, что красное мясо провоцирует рак кишечника?
Хороший холестерин занимается тем, что переносит жировые молекулы от одних клеток к другим, тем самым заключая холестерин внутрь клеток, где он расходуется или хранится. Именно этот холестерин очищает стенки сосудов от холестериновых бляшек и относит холестерин в печень, где он перерабатывается в компоненты желчи.
В каких продуктах содержится больше всего холестерина?
Холестерин в большинстве своем содержится в жирных продуктах животного происхождения, а именно: в красном мясе, колбасе, твердых сырах, сливках, сале, субпродуктах (мозги, печень, почки), сливочном масле, маргарине, красной икре, яйцах так далее.
Эти продукты нужно потреблять в умеренных количествах, соблюдая суточную, а иногда даже недельную, норму. Особенно это касается куриных яиц. В желтке одного куриного яйца содержится практически вся дневная норма холестерина. Поэтому не рекомендуется употребление больше 3-х куриных яиц (целых) в неделю.
Кто в группе риска повышенного холестерина в крови?
К группе риска по повышению количества холестерина относятся люди с:
- ожирением;
- сахарным диабетом второго типа;
- заболеваниями сердечно-сосудистой системы;
- избыточной или пониженной массой тела;
- вредными привычками;
- применяющие длительное время гормональные лекарственные препараты;
- ведущие малоподвижный образ жизни;
- старше 50-ти лет.
Помните, что ограничение или исключение из рациона продуктов, содержащих повышенное содержание холестерина, не приводит к его нормализации в крови. Нужно учитывать полезные свойства тех или иных продуктов, их сочетаемость с другой едой и то, как приготовлена пища. А также вести активный образ жизни, не злоупотреблять вредными привычками и регулярно обследоваться у врача.
Новости SMI.FM
Анализ на холестерин: липидный спектр
Для того чтобы определить обмен холестерина и оценить количество «хорошего» и «плохого» холестерина, выполняют анализ крови, который называется липидный спектр (липидный профиль, липидограмма). Туда входят:
- Общий холестерин
- Холестерин-ЛНП («плохой»)
- Холестерин-ЛВП («хороший)
- Триглицериды
Триглицериды — это еще один показатель жирового обмена, один из основных источников энергии у человека. Считается, что само по себе повышение уровня триглицеридов не так опасно с точки зрения сердечно-сосудистого риска, как повышение холестерина. Высокие триглицериды — это прежде всего фактор риска панкреатита.
В отличие от холестерина триглицериды практически не вырабатываются в организме, а в основном поступают с пищей. Поэтому я могу иногда поверить, что пациент с высоким холестерином действительно соблюдает рекомендованный режим питания, но если у него повышены триглицериды, это значит, что животных жиров он ест гораздо больше, чем нужно.

Заключительные мысли о ЛПВП холестерине
Если вы не знаете свой уровень ЛПВП, вы можете узнать это сдав кровь на анализ (липидный профиль). Этот анализ даст возможность узнать общий уровень холестерина, а также отдельных его частей, в том числе ЛПВП и ЛПНП
Не существует никаких очевидных признаков или симптомов высокого уровня холестерина ЛПНП и низкого уровня холестерина ЛПВП, так что для поддержания здорового образа жизни очень важно регулярно проверять уровень холестерина в крови!
Помните, что к некоторым из лучших способов повышения уровня «хорошего» холестерина ЛПВП при одновременном снижении уровня «плохого» холестерина ЛПНП относятся отказ от курения, регулярные физические нагрузки, снижение избыточной массы тела, употребление более полезных жиров, уменьшение потребления рафинированных углеводов, сокращение потребления алкоголя или полный от него отказ, увеличение потребления богатых ниацином продуктов и отказ от приема некоторых лекарственных препаратов. Делайте эти шаги и наблюдайте, как ваш уровень ЛПВП холестерина поднимается, а риск развития болезней сердца и инсульта снижается.
Причины повышения индекса плохой фракции
Довольно часто в результатах липограммы наблюдается повышение индекса низкомолекулярных липопротеидов.
Такое повышение может иметь такие причины:
- Генетическая наследственная дислипопротеинемия;
- Неправильное питание, когда употребляется много жирных продуктов, а также продуктов, которые приготовлены методом жарки;
- Оперативная коррекция артерий в системе кровотока — методика стентирования;
- Никотиновая зависимость;
- Постоянное психическое и эмоциональное напряжение;
- Алкогольная зависимость в хронической стадии;
- Патологии клеток печени — цирроз печени, гепатоз печеночных клеток;
- Заболевания в желчном пузыре — холецестаз клеток желчного пузыря;
- Период вынашивания женщиной младенца;
- Постродовой период у женщины.
Во время беременности женщины, повышенное содержание липидов высокой и низкой плотности, обусловлено гормональной перестройкой, а также биологическими изменениями в организме. Повышенный индекс холестерина — это подготовка организма для формирования, будущего малыша.
У мужчин, и у женщин вне беременности, высокий показатель холестерина — это риск развития патологий сердечного органа, а также атеросклероза.
Еще могут быть такие последствия:
- Снижается сосудистый тонус и сосуды теряют свою эластичность. Это может быть причиной ломкости сосудистых оболочек;
- Возрастает количество возникновения кровяных сгустков в пораженных артериях, что есть причиной патологии — тромбоз;
- Возрастает риск развития ишемии миокарда — инфаркт;
- Риск возникновения кровоизлияния в головной мозг (инсульт геморрагического типа), или ишемии головного мозга — инсульт ишемического типа.
Опасность развития гиперхолестеринемии — это ее бессимптомное лечение. Не многие могут связать отклонения в состоянии здоровья с плохим высоким холестерином. Многие обращаются к доктору уже тогда, когда патология прогрессирует и ее очень сложно остановить.
Если заняться борьбой с плохим ХС на ранней стадии развития гиперхолестеринемии, тогда можно избежать осложнённой формы патологии и последствий ее прогрессирования.

Алкогольная зависимость в хронической стадии причина повышения плохого холестерина
Диета для уменьшения холестерола
Снижение холестерина с помощью коррекции рациона играет не последнюю роль, ведь с продуктами поступают в организм вещества, из которых синтезируется холестерол. Но существуют природные соединения, которые способны снижать содержание вредных жиров.
К ним относятся жирные омега-3 кислоты, которые служат защитой от воспалительных процессов, образования сгустков крови, уменьшают содержание триглицеридов. Много этих кислот в жирной рыбе, льняном масле, семенах рапса.
Никотиновая кислота
Обязательным компонентом питания должен быть сырой чеснок, который разжижает кровь, снижает количество ЛПНП и препятствует формированию сгустков крови в сосудах.
С помощью полифенолов и антиоксидантов зелёного чая улучшается обмен жиров, снижается плохой холестерол.
Бороться с атеросклерозом поможет белок сои. Его изофлавоны действуют подобно эстрогенам, а при участии антиоксиданта генистеина уменьшается окисление ЛПНП, увеличивается секреция желчи.
Норма холестерина в крови у женщин по возрасту: таблица
Всем людям необходим полный спектр липопротеидов, но только в определённом количестве, которое зависит от особенностей конкретного организма.
Нормы холестерина у женщин по каждому возрасту приведены в таблице среднестатистических показателей:
| Возраст, лет | Оптимальная концентрация холестерина в сыворотке крови, ммоль/л | ||
| «хороший» ХС (ЛПВП) | «плохой» ХС (ЛПНП) | общий ХС (ОХС) | |
| 02–04 | —— | —— | 2,90–5,18 |
| 05–09 | 0,93–1,89 | 1,76–3,63 | 2,26–5,30 |
| 09–14 | 0,96–1,81 | 1,76–3,52 | 3,21–5,20 |
| 15–19 | 0,91–1,91 | 1,53–3,55 | 3,08–5,18 |
| 20–24 | 0,85–2,04 | 1,48–4,12 | 3,16–5,59 |
| 25–29 | 0,96–2,15 | 1,84–4,25 | 3,32–5,75 |
| 30–34 | 0,93–1,99 | 1,81–4,04 | 3,37–5,96 |
| 35–39 | 0,88–2,12 | 1,94–4,45 | 3,63–6,27 |
| 40–44 | 0,88–2,28 | 1,92–4,51 | 3,81–6,53 |
| 45–49 | 0,88–2,25 | 2,05–4,82 | 3,94–6,86 |
| 50–54 | 0,96–2,38 | 2,28–5,21 | 4,20–7,38 |
| 55–59 | 0,96–2,35 | 2,31–5,44 | 4,45–7,77 |
| 60–64 | 0,98–2,38 | 2,59–5,80 | 4,45–7,69 |
| 65–69 | 0,91–2,48 | 2,38–5,72 | 4,43–7,85 |
| 70+… | 0,85–2,38 | 2,49–5,34 | 4,48–7,25 |
Молодые девушки (14–30 лет) обычно имеют низкие показатели – 3,21–5,75 ммоль/л, поскольку их репродуктивная система активно использует липиды для воспроизводства половых гормонов. Позже (30–40 лет), когда интенсивность метаболизма снижается, и организм уже не в состоянии удалять экзогенный холестерин с прежней скоростью, безопасный уровень немного возрастает – 3,37–6,27 ммоль/л.
В зрелом возрасте (40–50 лет) происходит спад детородной функции, т. е. уменьшается производство эстрогенов, стабилизирующих концентрацию липидов, соответственно их норма становится ещё выше – 3,81–6,86 ммоль/л. При наступлении менопаузы (50–60 лет) из-за прекращения работы яичников большая часть холестерина и вовсе остаётся невостребованной, что повышает его значение – 4,20–7,69 ммоль/л
У пожилых женщин (60–70 лет) достаточное накопление вредных веществ, а также хронические заболевания неизбежно ведут к росту холестерина в крови – 4,45–7,25 ммоль/л и примерно таким его уровень должен быть уже постоянно.
Изменение показателя во время беременности
Нормальный уровень холестерина в крови у женщин, вынашивающих ребёнка может отличаться от стандартного в 1,5–2 раза, что обусловлено его высокой потребностью для синтеза «гормона беременности» – прогестерона. Кроме того, он требуется для формирования нового органа – плаценты и витамина D, способствующего всасыванию кальция, в котором нуждается организм малыша.
У беременных приемлемая концентрация холестерина также зависит от возраста:
| Возраст, лет | Нормальный уровень ОХС в крови на 2–3 триместре, ммоль/л |
| 16–19 | 6,16–10,36 |
| 20–24 | 6,27–11,21 |
| 25–29 | 6,64–11,40 |
| 30–34 | 6,73–11,94 |
| 35–39 | 7,26–12,69 |
| 40–45 | 7,62–13,85 |
После родов показатели, как правило, восстанавливаются, однако иногда они могут сохраняться вплоть до завершения периода лактации – это допустимый вариант физиологической нормы.
Хороший (ЛПВП) и плохой (ЛПНП): на какие значения обращать внимание?
Холестерин образуется внутри печеночных клеток из поступающей в организм пищи. В первозданном виде они не усваиваются тканями организма, а, значит, не могут быть источником энергии. Печень перерабатывает триглицериды в молекулы холестерина с помощью ряда биохимических реакций. После чего он выбрасывается в кровоток и доставляется к тканям.
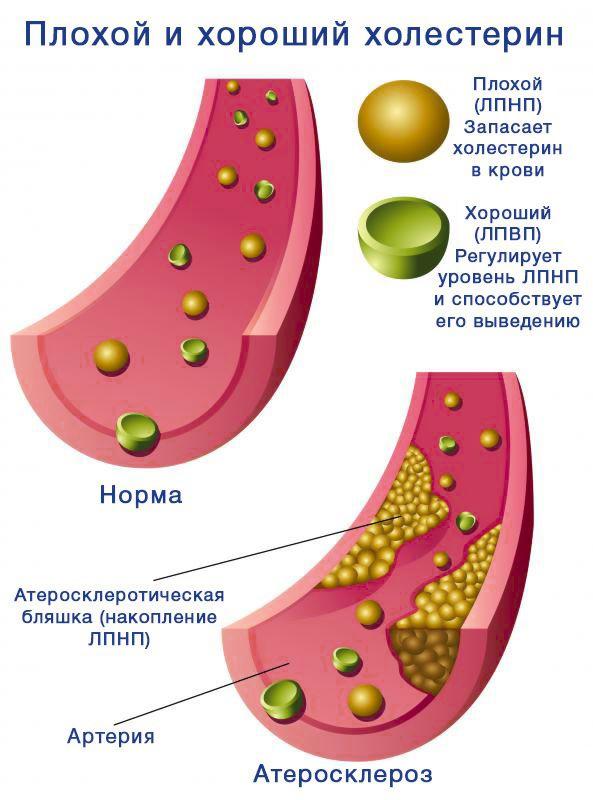 Как только жиры расщепились в тонком кишечнике и проникли в кровоток, они подхватываются белками плазмы и образуют транспортные комплексы – липопротеины. Такой способ доставки нужен, потому что жиры в чистом виде не смешиваются с жидкостями и не могут целенаправленно циркулировать по крови.
Как только жиры расщепились в тонком кишечнике и проникли в кровоток, они подхватываются белками плазмы и образуют транспортные комплексы – липопротеины. Такой способ доставки нужен, потому что жиры в чистом виде не смешиваются с жидкостями и не могут целенаправленно циркулировать по крови.
Липопротеины представляют собой мешочки с жировым содержимым, на поверхности которых расположены белки — рецепторы. Они реагируют на гепатоциты и безошибочно доставляют жиры в них. Это «хорошая» фракция холестерола (ЛПВП), она помогает устранить избыток липидов из крови.
«Плохой» холестерин – это ЛПНП и ЛПОНП (такие же липопротеиды только низкой и очень низкой плотности). В их составе жиры транспортируются из печени к тканям после переработки.
Показатель плотности зависит от того, сколько белков расположено на поверхности конгломерата. Именно повышение значения ЛПНП опасно для организма и ведет к образованию атеросклеротических бляшек.
Баланс молекул холестерина
Медики утверждают, что показатель холестерина влияет на продолжительность здорового состояния органов до глубокой старости.
Чем выше концентрация в составе крови высокомолекулярных липидов, тем сильнее защищен организм от таких патологий, как — инфаркт миокарда и атеросклероз, мозговой инсульт и болезнь Альцгеймера.
Нормативные показатели концентрации холестерина зависят от факторов, которые могут нарушить обмен липидами в организме.
Нарушения в липидном жировом обмене, повышает индекс общего холестерина, который провоцирует плохую скорость прохождения по магистральным артериям крови, что вызывает образование кровяных сгустков.
Факторы-провокаторы нарушения липидного обмена в человеческом организме:
- Синдром повышенного индекса холестерина может передаваться от родителей к ребенку (семейная гиперхолестеринемия);
-
Возраст пациента — мужчины после 40-летия, женщины в период менопаузы;
- Гипертоническая болезнь, при которой достаточно сильно повышается индекс АД;
- Избыточный вес, или ожирение;
- Малоподвижный образ жизни — гиподинамия;
- Стрессовая ситуация и перенапряжение нервной системы;
- Неправильное питание, употребление в пищу большого количества животного жира;
- Никотиновая зависимость;
- Хронический прием алкогольных напитков;
- Прием гормональных медикаментов;
- Нарушение в эндокринной системе — патология сахарный диабет и патология гипотиреоз.
Вставить активную подсказку уровня сахара
Возможные последствия при отсутствии лечения
Пониженный уровень холестерина, в данном случае от 3 до 3,9 в возрасте до 45 лет у мужчин и 50 лет у женщин, значит, что в организме имеются такие функциональные нарушения, как:
-
Гормональный дисбаланс, возникающий вследствие недостаточной выработки некоторых гормонов.
- Серьезное снижение деятельности репродуктивной функции (зачастую это нормально в возрасте 50 лет и более).
- Сахарный диабет либо наличие высокого риска его развития (при наличии ожирения данный риск еще выше).
- Гипертиреоз либо наличие высокого риска его развитие (заболевание, подразумевающее повышенную выработку тиреоидных гормонов).
- Систематические расстройства желудка.
- Недостаток витаминов группы A, D, E.
И это лишь основные нарушения. При уровне холестерина ниже нормы возникает риск развития геморрагического инсульта – опасной формы нарушения кровообращения головного мозга, связанной с разрывом кровеносных сосудов. Также, как показывает практика, на фоне гормонального дисбаланса, который влияет и на психологическое состояние человека, риск серьезной депрессии и даже суицида выше в 6 раз. В несколько раз возрастает и риск развития онкологических заболеваний.
Причиной недостаточной концентрации холестерина в крови может быть:

Около 70-75% холестерина вырабатывается печенью и около 25% поступает с пищей.
- нарушения в работе печени (данный орган вырабатывает около 70% поступающего в кровь холестерина);
- несбалансированное питание, при котором наблюдается существенный недостаток либо полное отсутствие жиров животного происхождения, имеющихся в мясе животных, молоке и яйцах;
- проблемы пищеварения;
- отравления;
- серьезные инфекционные заболевания такие, как цирроз, сепсис либо туберкулез;
- предрасположенность на генетическом уровне.
Как снизить холестерин?
Если анализы крови показали высокий холестерин, нужно, прежде всего, пересмотреть свой рацион питания и образ жизни. Доказано, что углеводная пища и продукты с преобладанием насыщенных жиров способствуют его повышению. Следует как можно меньше использовать сладости, яйца, сливочное масло, жирные молочные продукты, в которых содержится много холестерола. Необходимо ввести в свое питание продукты, богатые полиненасыщенными жирными кислотами. Они содержатся, например, в морской рыбе и растительных маслах.

алкогольная зависимость,
Снижение холестерина не всегда возможно осуществить, исключив только вышеуказанные факторы. Иногда без врачебных рекомендаций просто не обойтись, особенно когда завышенное содержание холестерола является причиной серьезных болезней. К ним относят:
— атеросклероз;
— ишемическую болезнь или инфаркт сердечной мышцы;
— циррозное состояние печени на первой стадии, внепеченочную желтуху;
— хроническую недостаточность почек, воспаление клубочков почек;
— панкреатит хронического характера;
— разные формы сахарного диабета;
— заболевания, связанные с недостатком гормонов щитовидной железы и соматотропина;
— избыточный вес;
— отложение мочевой кислоты в тканях организма.
Продукты, снижающие холестерин
Если диагностирован повышенный холестерин, что делать, обязательно порекомендует врач. Опытный специалист, вероятнее всего, не станет спешить с назначением лекарственных препаратов, а посоветует снизить уровень данного элемента путем употребления определенных продуктов питания.
Так, фисташки в этом плане являются неоспоримым лидером, ведь при их регулярном употреблении концентрация холестерина в крови снижается в разы. Хороший эффект также дают миндаль и грецкие орехи.
В борьбе с избыточным холестерином хорошо зарекомендовали себя и такие ягоды, как вишня и черника. Причем если чернику рекомендуется употреблять исключительно в свежем виде, то из вишни можно также варить компоты.
Нормализовать уровень холестерина призваны также бобы и фасоль. Более того, доказано, что эти продукты способны абсорбировать излишний холестерин и выводить его наружу из организма. Съедая всего 200 г отварных бобовых, вы можете не переживать за то, что диагностируют повышенный холестерин.
Снизить его концентрацию в крови поможет и артишок. Причем специалисты рекомендуют включать в свое меню не только этот продукт как таковой, но и принимать на протяжении нескольких месяцев экстракт артишока.

Характерные признаки нарушения
Начальные стадии гиперхолистеринемии не сопровождается никакими внешними изменениями, поэтому визуально её можно обнаружить только когда уже начинают проявляться очевидные симптомы атеросклероза:
- дискомфорт, боль в сердце и подреберье, нестабильный сердечный ритм;
- повышение давления (гипертония), головокружение, помутнение зрения;
- отекание, боль, онемение, нарушение терморегуляции (зябкость) рук и ног;
- хроническая усталости, слабость, сонливость или, наоборот, бессонница;
- неприятный запах изо рта (галитоз), расстройство стула (диарея) или запор
Иногда липидные отложения формируют небольшие округлые плоскости (ксантомы) на лице, руках и других частях тела (реже), а также дуги или ободки (геронтоксоны) светло-серого цвета на внешней границе радужной оболочки глаза.

Ксантомы как следствие развития атеросклероза.
Разница между хорошими и плохими липидами
Все дело в структуре молекул холестерина. Молекулы липопротеидов не растворимы в воде, и они движутся по системе кровотока при помощи белковых соединений (аполипротеинами), которые являются транспортным перевозчиком липидных молекул.
От количества белка в составе жировой молекулы липопротеида, холестерин и делится на фракции:
| наименование | размер молекулы | состав молекулы | особенности молекул |
|---|---|---|---|
| ХМ — хиломикроны | 7,50 нм. — 1,20 нм. | триглицериды экзогенного типа (85,0%), а также холестерин и эфир липидов | Молекулы формируются в части тонкой кишки. Данного типа липиды всасываются стенками кишечника из продуктов питания, которые попадают в организм. Хиломикроны, попадая в состав крови, достаточно быстро связываются с белковыми соединениями. Функциональность хиломикронов — это транспортировка молекул липидов из органа в кишечнике в клетки печени. В венозном составе крови, и в капиллярах — молекулы хиломикронов не диагностируются. |
| ЛПОНП — липопротеиды очень низкой плотности молекул | 30,0 нм. — 80,0 нм. | триглицериды эндогенного типа, а также в состав молекулы входит фосфолипиды, эфир липидов | ЛПОНП — это переносчики липопротеинов, что синтезируются в клетках печени в другие клетки тканей организма. Триглицериды в молекуле ЛПОНП, могут быть энергетическими источниками для организма, а также могут проявлять свойства оседать на внутренних оболочках артерий в виде жирового пятна, из которого формируется холестериновая бляшка. |
| ЛПНП низкомолекулярные липиды | 18,0 нм — 26,0 нм | холестерин | в процессе липолиза происходит формирование ЛПНП из молекул ЛПОНП. В молекуле очень низкая концентрация триглицеридов, а холестерин занимает всю площадь молекулы. Свойства ЛПНП — это транспортировка эндогенного типа ХС в периферию. |
| ЛПВП — молекулы хорошего холестерина | 8,0 нм. — 11,0 нм. | аполипротеиды А1 и аполипротеиды А2, молекулы фосфолипидов | это главный транспортировщик и свободного ХС в клетки печени для последующей утилизации. ЛПВП очищает русло кровотока от остатков низкомолекулярных липопротеинов. |
Высокоплотные липиды принимают активное участие в синтезировании гормонов стероидного типа